〒596-0076 大阪府岸和田市野田町1-7-15岸和田駅南出口より徒歩約1分
お気軽にお問い合わせください。 072-422-0816
072-422-0816

水晶体の中身のたんぱく質が変性し、濁った状態を白内障といいます。
水晶体が濁ると、光が透過出来なくなり、視力が低下します。
濁り方が人それぞれ違うため症状はさまざまですが、
かすんで見える方やまぶしく見える方、二重、三重に見える方もおられます。
1度濁った水晶体は、治療しても透明にはなりません。
かすみを取るためには手術をして濁った水晶体を摘出しなければなりません。

生まれた直後の視力はおおよそ0.02と言われています。
その後いろいろなものを見ることにより視力は発達し1.0まで出るようになります。
屈折異常(遠視、乱視、近視)でピントのぼけた映像しか見ていなかったり、
斜視があって、斜視になっている眼を使わなかったりすると、
視力の発達が障害されるため、眼鏡をかけても1.0がでないことになります。
治療は屈折異常に対しては眼鏡をかけ、片眼だけ視力が悪い場合はそちらの目を
しっかり使うことにより視力の発達を促すために眼帯や目薬を使用します。
治療成績は年齢が低い方が良好なため早期発見、早期治療が望ましいです。
物を見るとき、両眼はともに見ようとするものを見て、頭の中では両眼の映像を重ねて見ています。
これにより微妙な遠近感を得ています。
物をみるときに片眼が異なる方向をみている状態を斜視といい、むきにより外斜視、内斜視、上下斜視などがあります。
小児の2%に見つかる病気ですが、大人になってからも斜視が発病することは珍しくはありません。
症状は見た目が悪い、両眼視機能異常(遠近感の一部)、複視(両眼で見ると物がダブって見える)、眼精疲労などです。
治療は、屈折異常が問題ならば眼鏡装用、複視に対してはプリズム眼鏡、一部の外斜視に対して視能訓練、手術などがあります。

屈折異常とは眼軸(眼球の奥行き)の長さとレンズである角膜、
水晶体によって決定します。
近視は眼軸の長さが長いため、網膜にピントが合わない状態です。
よって、遠くの物が見にくくなります。
メガネやコンタクトレンズを使用することでピントを合わせます。
最近では近視を矯正する手術などもあります。
※メガネ・コンタクトレンズの処方もおこなっております。
遠視は眼軸の長さが短いため、網膜にピントが合わない状態です。
遠くを見るときはもちろんの事、近くを見るときも調節をしないとはっきりとは見えません。
遠視とは遠くが見える状態ではないのです。
子供の場合、調節力(ピントを合わせる力)が強いため、症状があらわれにくいのですが、絶えず目の調節が必要なため、
目と体が疲れやすくなり集中できないため、学習の能率があがらないといったことなどが起こります。
乱視は角膜と水晶体のゆがみによって引き起こされます。
光を屈折させるこれらの部分にゆがみがあると、縦方向や横方向の屈折率が異なってしまい、
網膜にピントが合わない状態になります。
遠くも近くも見にくい状態で、物が二重に見える、にじんで見えるなどの症状があります。

老視は40代前後から始まる誰もがなる目の老化現象です。
水晶体の調節力(ピントを合わす力)が弱まった結果、
近くの物が見えにくくなります。
「近視の人は老視になるのが遅く、遠視や正視の人は老視になるのが早い」と
いわれていますが、この考え方は正しくありません。
近視の方はもともと近くにピントが合っているため、
さほど水晶体の調節を必要とせず老視になっていないように感じるのです。
よく遠視と老視とを混同される方がおられます。
どちらも凸レンズのメガネを使用するためだと思いますが、それは誤りです。
遠視は遠い所を見るときの屈折異常であり、
老視は老化による調節異常が近い所を見にくくなる状態をさします。

黒い点や糸のような物が見える症状です。
年をとると、硝子体の透明な線維のなかに濁ってくるものがあります。
その濁った部分が網膜に影を落とし、それが黒い点や糸のように見えます。
これは加齢による生理的な現象で髪の毛が白髪になるのと同じで、
病気ではありません。
60歳ごろになると10人に1人は飛蚊症があるといわれています。
しかし、黒い点の数が増え見えにくくなった時には、出血や網膜剥離などが
起こっている可能性がありますので、すぐに診察を受けて下さい。

目の中には毛様体で作られた栄養などを運ぶ役割の、
房水と呼ばれる液体が流れています。
この房水の圧力により眼球の形状は保たれていて、これを眼圧と呼んでいます。
眼圧の上昇などから視神経が障害され視野(見える範囲)が狭くなる病気を
緑内障といいます。
一般的に自覚症状はほとんどなく、知らないうちに病気が進行していることが多く、
視野(見える範囲)も少しずつ狭くなっていくため、
目に異常を感じることがありません。
急性の緑内障では急激に眼圧が上昇し目の痛みや吐き気など、
激しい症状を起こします。このような発作が起きた場合はすぐに治療を行い、
眼圧を下げる必要があります。
一度障害された視神経は元に戻す方法がなく、
病気の進行を止めることが最大の目的となります。
よって、緑内障は早期発見、早期治療することが大切です。
緑内障にはいくつかの種類があります。

結膜が赤くなったり(充血)まぶたの裏側にブツブツができ、目やにや涙が増え、
かゆみやしょぼしょぼしたり、ゴロゴロする感じなどがあります。
結膜炎には、はやり目と呼ばれるウィルス性結膜炎とアレルギー性結膜炎などが
あります。
ウィルス性結膜炎は潜伏期間が1週間ほどあるため、
感染してもすぐには症状がでません。
人から人へ接触感染する病気で、感染力も強いので、周囲の人に移さないよう、
目を触ってから物を触れないように注意することや、
手をよく洗うことなどが大切です。
タオルなどの日用品も家族と共有することは避けましょう。
この病気に有効な点眼薬はなく、ウィルスに対する抵抗力をおとさないように、
休養することが必要です。補助的に他の感染を起こさないために
抗菌点眼薬や炎症をおさえるステロイド点眼薬などを使用します。
アレルギー性結膜炎は花粉やほこりなどが原因で起こる、目のアレルギーです。
住まいにあるほこりなどをハウスダストと呼んでいます。
最近では、このハウスダストによるアレルギーが急増していて、花粉などは季節性がありますが、
ハウスダストは1年中部屋にあるため、いつ病気になっていてもおかしくありません。
結膜は外からの刺激や異物にさらされやすい組織で、涙などでいつも濡れています。
そのため、ハウスダストや花粉がくっつきやすく、アレルギーが起こりやすいのです。

目が乾くために不快な症状があらわれます。ドライアイは涙液の減少あるいは
質的な変化により目の表面に障害を生じる疾患です。
涙はまばたきによって薄い膜となり、目の表面を覆い、乾燥やゴミ、
細菌などから目を守っています。それがドライアイになると涙液の状態が
正常でなくなるため、目を保護することが出来なくなり、乾燥を感じるのです。
涙の役割が低下すると、目の表面が乾燥し傷つきやすい状態になります。
さらに重症になると目の表面に沢山の傷がつくことがあります。
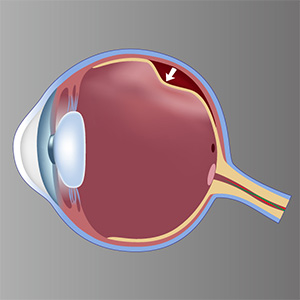
網膜色素上皮細胞と神経網膜の接着は弱いので、
何らかの原因で神経網膜が網膜色素上皮細胞からはがれて、
硝子体の中に浮き上がってしまうこと。
裂孔原性(れっこうげんせい)網膜剥離と呼ばれる網膜に裂け目が出来、
その裂け目から眼球内の水(液化した硝子体)が網膜の下に入り込み
網膜が剥離する病気が一般的です。

加齢黄斑変性とは、老化に伴い網膜の中心に出血やむくみをきたし
視力が低下する病気です。
放置すると進行し視力の回復が不能になってしまう怖い病気です。
主な原因は紫外線や喫煙、遺伝、生活習慣も変性を
促進していると考えられております。
加齢黄斑変性には大きく分けると萎縮型と滲出型の2つに分類されます。
萎縮型は黄斑組織が徐々に萎縮していき、症状もゆっくり進行していきます。
一方、滲出型は網膜のすぐ下に異常な血管(新生血管)ができ、
この血管が浮腫や出血を起こし急激な視力低下につながります。
欧米人には萎縮型、日本人には滲出型が多いと言われています。

麦粒腫とは俗に、”めばちこ”、“めいぼ”などといわれているものです。
眼瞼の一部が赤く腫れて、ずきずきと痛みます。
眼瞼には、涙や汗の分泌腺や毛孔があります、
その小さい孔から細菌が感染したものです。
抗生物質で治療します。黄色く膿んだ時には切開して膿を出すと早く治ります。
霰粒腫とは眼瞼の中にできた小さな固い腫瘤です。
赤くなったり、痛んだりはしません。
眼瞼には涙の成分を分泌する腺(マイボーム腺)があります。
この腺の1つがつまって、その中に粥状の分泌物がたまったものです。
急には大きくなりませんから、しばらくの間は放っておいてもかまいませんが、
自然に治ることはありません。
いずれは手術をして、霰粒腫を包んでいる袋ごと摘出しないと治りません。

メガネはその目的により大きく分けて4種類あります。
私達の視機能は8歳頃までにほぼ完成します。この成長期に遠視や弱視といった目の障害が発見されないまま
放置されますと、視機能の成長が妨げられ十分に発達しません。子供の遠視や弱視は出来るだけ早く発見し、
眼科医の指示に従って適正なメガネをかけることで視機能の成長を促してあげることが大切です。
見えにくい状態であっても、子供たちにとってはそれが当たり前であり、自分から異常を訴えることはほぼありません。
お子様の視機能の成長を促してあげるためには身近な家族の方がお子様の様子を観察し異常に気付いてあげることが
大切なのです。下記の様子を見かけたら、すぐに眼科医へ御相談を。

コンタクトレンズには大きく分けて、ハードコンタクトレンズとソフトコンタクト
レンズがあります。 メガネではレンズの度数が強くなると、クラクラしたり
疲れやすくなったりする場合があります。コンタクトレンズではそういったことが
ありませんので、そのような人に適応となります。
また、不同視の人などは左右眼の網膜に映る像の大きさが違うため眼精疲労などが
生じやすく、メガネの装用がしにくくなります。コンタクトレンズは網膜に映る
像の大きさに拡大や縮小がないので、不同視の人にはよい適応となります。
円錐角膜などメガネでは矯正しにくい不正乱視がある人にはハードコンタクト
レンズを装用するとよい視力が得られます。
近年、使い捨てコンタクトレンズや遠近両用コンタクトレンズ、乱視矯正用ソフトコンタクトレンズなど
コンタクトレンズが多様化することにより、美容上の点から、スポーツ時のみの使用などご使用される方の
ライフスタイルに応じ処方するなど、適応の幅が広がってきています。
しかし、コンタクトレンズ装用を強く希望されましても目の状態により長時間の装用が無理な場合や、
コンタクトレンズ装用自体が無理な場合もあります。
また普段は問題なく装用出来ていても、間違った取扱いや過剰装用により、目の痛みや充血などトラブルが生じ、
装用を中止しないといけない場合があります。
コンタクトライフを快適に過ごすためにも、眼科医の指導を受け、定期検査を怠らない様にしましょう。